Dermatologie (z řeckého δερμα, kůže a λόγος, slovo, přeneseně věda) neboli kožní lékařství je obor medicíny zabývající se kůží a jejími deriváty (vlasy, nehty, potní žlázy, atd.) a chorobami kůže.
Význam spolupráce podologie a dermatologie:
Podolog při kontrole sleduje povrchové změny na pokožce, diagnostikuje bradavice, mykotická onemocnění na nehtech (onychomykózy) a pokožce (dermatomykózy) a nepravidelné, podezřelé kožní útvary. Sleduje především pigmentové névy a jejich stav konzultuje s klientem. Odesílá klienty ke kožnímu specialistovi a po dohodě s lékařem navrhuje provést bakteriologické či mykologické testy.
Onychomykózy
Doc. MUDr. Magdalena Skořepová, CSc.
Čestná členka České podologické společnosti, z.s.
Kožní klinika 1. LF UK a VFN Praha
(tento příspěvek podléha zákonu o autorských právech a nelze jej dále kopírovat a šířit bez souhlasu autora)
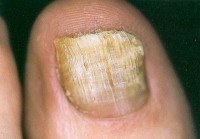
Onychomykózy
jsou infekční onemocnění nehtů způsobená mikromycetami. Spolu s mykózami kůže nohou patří k nejčastějším onemocněním v dermatologické ordinaci. Interdigitální nebo plantární mykóza také zpravidla o mnoho let předchází vzniku onychomykózy. Při podrobnějším dotazování obvykle zjišťujeme, že daný subjekt trpěl už od svých 18 – 20 let intermitentně mykózou nohou a teprve ve středním a vyšším věku se objevily i změny na nehtech. Infekce tedy zpravidla přechází na nehty per continuitatem z okolní kůže. Jen vzácně dochází k tomu, že by mykotická infekce pronikla do nehtu přímo z vnějšího prostředí; může se to stát po těžší traumatizaci nehtového aparátu, kdy je nehet nějaký čas výrazně oslaben.
Onychomykoza není jen kosmetická vada, jak se někdy můžeme doslechnout. Ponechá-li se neléčena, vede po čase k takovým deformitám nehtů, že pacient trpí bolestmi, špatně chodí, po přenesení infekce na nehty rukou nastávají i potíže pracovní. Je třeba mít na paměti, že jde většinou o lidi starší, kteří často trpí diabetem nebo ischemií dolních končetin. Tlakem hypertrofických nehtů na okolní tkáně vznikají oděrky i drobné dekubity, které se mohou stát východiskem diabetické či ischemické gangrény. Neléčená onychomykóza představuje trvalé infekční ložisko pro pacienta i jeho okolí. Ohrožuje výsledky cévních a ortopedických operací na dolních končetinách. Nelze však čekat s léčbou onychomykózy, až některá z těchto situací nastane. Zatímco počínající, nepříliš rozsáhlou onychomykózu dnes dokážeme dobře léčit, inveterovaná onychomykóza poškozuje nehtovou matrix, takže šance na vyléčení výrazně klesají.
Etiologie
Mikromycety způsobující onemocnění nehtů třídíme z praktických důvodů do tří velkých skupin:
• Dermatofyty
• Kvasinkovité houby
• Oportunní hyfomycety
Důvodem tohoto třídění je rozdílný přístup k interpretaci kultivačních nálezů z jednotlivých skupin. Dermatofyty lze považovat za patogeny vždy. Nález dermatofyta je tedy indikací k léčbě. Ve světové literatuře se uvádí ze všech případů onychomykózy četnost na nohou 80%. Jako etiologické agens onychomykózy na nohou je uváděn dermatofyt v 90% případů (9). U kvasinkovitých hub už musíme nálezy posuzovat opatrněji, protože jejich patogenita je nižší než u dermatofytů a navíc se liší podle druhu. Nejčastějším patogenem je Candida albicans. Patogenetickým činitelem může být 1) chronické paronychium se sekundární nehtovou dystrofií, 2) distální nehtová infekce – vzácná a výhradně způsobená Raynaudovým syndromem nebo jiným cévním onemocněním, 3) chronická mukokutánní kandidóza u nejčastěji imunokomprimovaných pacientů a 4) sekundární kandidóza nejčastěji u psoriázy (8). Ale ostatní nacházené kvasinky se buď vyskytují i na zdravé kůži jako komenzální flóra (Candida parapsilosis, Candida guilliermondi, Trichosporon mucoides) nebo pocházejí z okolního prostředí (Rhodotorula glutinis). Do nehtu se dostávají teprve druhotně, po jeho poškození dermatofytem nebo i jinou, neinfekční příčinou (nejčastěji psoriázou). Zde je nutno individuálně zvažovat pravděpodobný podíl nalezené kvasinky na klinických změnách.
Ještě obtížnější je posuzování úlohy nedermatofytických, oportunních hyfomycet. Jako důkaz etiopatogenetické souvislosti se obvykle vyžaduje, aby řečená hyfomyceta byla přítomna masivně a v čisté kultuře, aby byl pozitivní mikroskopický preparát a hlavně – aby tentýž druh hyfomycety byl prokázán i při opakované kultivaci (3x za sebou). V rutinní praxi se toto poslední kritérium málokdy podaří dodržet, takže údaje o podílu onychomykóz vyvolaných touto skupinou hub jsou dost nejisté. Nicméně shrnutím publikovaných ověřených případů se daří vytipovat organismy, které byly jako původci onychomykóz prokázány opakovaně, a tudíž zřejmě se jako patogeny uplatňují. Je to především Scopulariopsis brevicaulis, různé druhy aspergilů, acremonií, fusarií a alternarií.
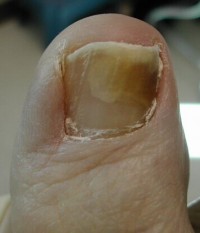
Klinický obraz
Rozlišujeme tyto klinické varianty onychomykózy:
1. Distální a laterální subunguální onychomykózu
2. Bílou superficiální onychomykózu
3. Proximální subunguální onychomykózu
4. Onychomykózu typu endonyx
5. Totální dystrofickou onychomykózu.
Distální a laterální onychomykóza je nejčastější. Infekce při ní postupuje od volného okraje nehtu směrem k zadnímu nehtovému valu a původce se drží na spodní straně nehtové ploténky. Je-li původcem dermatofyt (nejčastěji Trichophyton rubrum) přechází infekce z plantární plochy prstů na nehtové lůžko, vede k tvorbě podnehtových hyperkeratoz a následnému odloučení nehtové ploténky od lůžka, onycholýze. Dermatofytické onychomykóze obvykle předchází letitá anamnéza oligosymptomatické zanedbané tinea pedum. Naproti tomu kvasinky a oportunní hyfomycety často napadají nehty s tzv. primární onycholýzou. Ta vzniká např. na rukou žen po dlouhém máčení ve vodě nebo roztocích detergentů. Vyskytuje se i idiopatická onycholýza bez zjevných příčin. U kvasinkové infekce zůstává nehtová ploténka tenká, bez podnehtových hyperkeratóz. Příměs bakterií vede k hnědému nebo černohnědému zabarvení nehtu.
Bílá superficiální onychomykóza se projevuje jako mykotická leukonychie – nápadně bílé zbarvení povrchových vrstev nehtu. Je poměrně vzácná. V 90% případů bylo jako vyvolavatel vykultivováno Trichophyton mentagrophytes var. interdigitale.
Proximální subunguální onychomykóza vzniká tak, že mikromycety usazené v horní vrstvě nehtové ploténky (podobně jako u bílé superficiální onychomykózy) prorůstají pod zadní nehtový val a v oblasti nehtové matrix se zabudovávají do novotvořeného nehtu. Jeho růstem jsou potom znovu vysouvány zpod nehtového valu ven, tentokrát však v hloubce nehtu. Klinicky jde o ostře ohraničené bělavé ložisko subunguální hyperkeratózy, vynořující se zpod zadního nehtového valu. I tato forma je vzácná, lze se s ní setkat u imunosuprimovaných osob a vyvolavatelem mohou být dermatofyty i různé oportunní houby. K proximální onychomykóze ale můžeme počítat i postižení nehtů u kandidových paronychií.
Onychomykóza typu endonyx je v našich poměrech raritní, neboť ji vyvolává především Trichophyton soudanense. Jde o ostře ohraničené ložisko mléčného zkalení v nehtu, bez subunguální hyperkeratózy i bez postižení povrchové vrstvy nehtu.
Totální dystrofická onychomykóza je buď sekundární, jako konečné stadium kterékoli z předešlých forem, nebo primární, jako součást chronické mukokutánní kandidózy. Celá nehtová ploténka je destruovaná, na nehtovém lůžku jsou masivní nánosy hyperkeratóz. Změny zasahují i nehtovou matrix a mohou narušit schopnost nehtu odrůstat.
Diferenciální diagnóza
Nejčastější diferenciální diagnózu představuje psoriáza nehtů. Může se vyskytnout i samostatně, bez typických ložisek na kůži. Dalším onemocněním, které může vést až k úplné a trvalé ztrátě nehtů, je lichen ruber planus. Pityriasis rubra pilaris, pokud postihne dlaně a plosky, je velmi často provázena i nápadnými subunguálními hyperkeratózami. Ekzémy postihující prsty a zejména zadní nehtové valy vedou k deformacím nehtů, které jsou patrné ještě řadu měsíců po odeznění kožního zánětu. Také bulózní dermatózy (pemfigus, pemfigoid) mohou postihnout i nehtový aparát. Alopecia areata je poměrně často doprovázena dystrofickými změnami nehtů. Dále se na vzhledu nehtů podepisují choroby přilehlých drobných kloubů – tlak osteofytů při artróze, Heberdenových uzlů, dnavých tofů a myxoidních cyst. Mnoho onychodystrofií je způsobeno poruchami prokrvení dolních končetin ve vyšším věku (1).
Vyšetření
Ačkoli onychomykóza vypadá jako snadno poznatelné onemocnění, její diagnóza není vždy snadná. Ve skutečnosti jen asi polovina deformovaných nehtů připadá na vrub onychomykózy, další polovina jsou různé neinfekční onychopatie. Na druhou stranu mohou být nejrůznější typy onychodystrofií sekundárně mykoticky kolonizovány, takže vznikají rozmanité kombinace infekčních a neinfekčních změn (3). K přesné diagnóze, která je základem léčebného úspěchu, je nezbytné laboratorní vyšetření, a to jak mikroskopické, tak kultivační.
Odběr materiálu dalekosáhle ovlivňuje výsledek laboratorního vyšetření. Je třeba si uvědomit, že původci onychomykózy jsou koncentrováni přesně na rozhraní mezi makroskopicky změněnou a zdravou částí nehtu. V periferním odumřelém keratinu najdeme mikroskopicky jen mrtvá vlákna a kultivačně nejspíše směs environmentálních saprofytů. U distální a laterální subunguální onychomykózy se po očištění nehtu 70% alkoholem oškrabuje sterilním tenkým skalpelem nebo malou lancetou spodní strana nehtové ploténky (6,10). Snažíme se přitom odebírat z co největší hloubky. Jen u superficiální bílé onychomykózy má smysl oškrabovat nehet svrchu. Problém s odběrem je u proximální subunguální onychomykózy – zde nezbývá, než ložisko svrchu navrtat a vzniklým otvůrkem vybrat co nejvíce hyperkeratotických mas. Používáme vždy sterilní nástroje a odebíráme do sterilních nádobek.
Mikroskopické vyšetření se orientuje na hledání septovaných větvených vláken v preparátu. Občas se stane, že nalezené elementy můžeme identifikovat jako typická vlákna dermatofytů, pučící kvasinky nebo některé oportunní hyfomycety, většinou nás však mikroskopie informuje pouze o tom, že nehet je prorostlý vlákny jakési mikromycety. Nicméně po tomto zjištění můžeme již zahájit alespoň lokální léčbu. Mikroskopické vyšetření má senzitivitu 80% a specificitu 72% (2)
Kultivační vyšetření z nehtů má senzitivitu 59% a specificitu 82% (2) Kultivuje se vždy na dvou druzích půd: jedna sada zkumavek obsahuje Sabouraudův agar s cykloheximidem, který potlačuje růst environmentálních saprofytických hub a umožňuje tak izolaci dermatofytů i ze znečištěného vzorku, jakým podnehtová drť leckdy je. Cykloheximid však inhibuje i řadu kvasinek a samozřejmě i oportunní hyfomycety, proto druhá sada zkumavek obsahuje Sabouraudův agar bez této přísady. V případě pozitivní kultivace je možno původce přesně identifikovat na úrovni druhu, příp. variety: pomocí mikrokultur a růstových vlastností na speciálních půdách u dermatofytů a jiných hyfomycet, pomocí mikromorfologie na agaru s rýžovým extraktem a utilizace cukrů u kvasinek.
Terapie
Dříve tolik oblíbená (a pacienty dodnes obávaná) chirurgická ablace je dnes již obsoletní. Ve srovnání s modernějšími metodami napáchá většinou víc škody než užitku. I šetrná ablace traumatizuje nehtovou matrix a zvyšuje riziko, že nově narostlý nehet bude dystrofický, a tudíž náchylnější k mykotické infekci než původní. Výsledné stavy po 4-5-6 ablacích představují ráj pro lovce oportunních hyfomycet.
Naproti tomu si dodnes podržela svou důležitost nekrvavá abraze hypertrofických částí postiženého nehtu, ať již pomocí frézy, nebo po změkčení 40% ureou. Zmenšuje se tím fungální nálož nehtu a usnadňuje se difuze antimykotik lokálních i systémových. Lze ji v průběhu léčby bez rizika několikrát opakovat (1). Pacientovi přináší rychlou úlevu od bolestí a tlaku.
Lokální léčba jako monoterapie má šanci na úspěch jen u nehtů na rukou a u počátečních stavů (10). Volíme galenickou formu roztoků, které pacient aplikuje na nehet několikrát denně. Větší účinnost mají antimykotické laky. Jednak obsahují několikanásobně vyšší koncentrace účinné látky, jednak vytvářejí na povrchu nehtu okluzivní vrstvu, která umocňuje difuzi do nehtové ploténky. Aplikují se 1x – 2x za týden, což je pro pacienta pohodlnější.
Systémová léčba je buď kontinuální (terbinafin) nebo pulzní (itrakonazol). Doporučená délka léčebné kúry je 6 týdnů (nebo 2 pulzy) u nehtů na rukou, 3 měsíce (nebo 3 pulzy) u nehtů na nohou (1). Po dobu užívání se lék selektivně kumuluje v keratinu, kde potom působí ještě dalších 6 – 9 měsíců. Někdy, u silně dystrofických nehtů nebo u starších pacientů, je třeba aplikaci prodloužit na 4 měsíce nebo 4 pulzy. U Scopulariopsis brevicaulis trvá aplikace až 6 měsíců (6 pulzů). Jindy se stává, že nehty zpočátku odrůstají dobře, ale po 6. měsíci od začátku léčby se odrůstání zastaví nebo dochází dokonce k progresi. V případě léčby itrakonazolem se v takovém případě podává ještě jeden tzv. adiční puls. SPC přípravků s itrakonazolem uvádějí v sekci 4.4 Zvláštní upozornění: V souvislosti s užíváním přípravku se velmi vzácně vyskytly případy závažné hepatotoxicity včetně fatálního akutního jaterního selhání. U některých pacientů nebyly patrné zřejmé rizikové faktory jaterního onemocnění. U pacientů léčených itrakonazolem by mělo být zváženo monitorování jaterních funkcí. V SPC přípravků s terbinafinem není doporučení k monitoraci jaterních funkcí během léčby uvedeno. Informace o hepatotoxicitě terbinafinu je třeba hledat v literatuře (4). U pacientů léčených terbinafinem pro onychomykózu má hepatitis incidenci asi 1:45 000 (5), stejně jako v případě itrakonazolu může jít i o pacienty s normálními játry (7). Na vině je zřejmě toxický metabolit terbinafinu.
Kombinovaná léčba zvyšuje pacientovy šance na úplné vyléčení. Kombinuje se systémová a lokální léčba, přičemž preparáty mají být z rozdílných chemických tříd a mají mít rozdílný mechanismus účinku tak, aby se vzájemně doplňovaly.
Prevence
Léčba onychomykózy zdaleka nekončí vypsáním posledního receptu na itrakonazol nebo terbinafin, péče o pacienta nekončí ani po klinickém zhojení nehtů. Vzhledem k tomu, že onychomykóza postihuje osoby s vrozenou dispozicí, zůstávají v trvalém riziku reinfekce. Na léčbu musí proto plynule navázat prevence ve smyslu hygienických opatření (vzdušná obuv, časté střídání ponožek, udržování nohou v suchu, pečlivé vysušování meziprstních prostor po koupeli, pravidelná dezinfekce obuvi) a profylaxe (méně frekventní, leč pravidelná aplikace antimykotických roztoků do meziprstí a antimykotických laků na nehty).
Literatura
1. Baran R., Dawber R. P. R., de Berker D. A. R., Haneke E., Tosti A. (Eds.): Diseases of the nails and their management. (3. vydání) Blackwell Science 2001, 644 s.
2. Dermatology Online Journal 7 (1): 23 G.
3. Evans E. G. V.: Causative pathogens in onychomycosis and the possibility of treatment resistance: A review. J. Am. Acad. Dermatol. 38, 1998, Suppl. 32-36.
4. Gupta A.K., del Rosso J. Q., Lynde C. W., Brown G. H., Shear N. H.: Hepatitis associated with terbinafine therapy: three case reports and a review of the literature. Clin. Exp. Dermatol. 23, 1998, 64-67.
5. Iverson S. L., Uttrecht J.P.: Identification of a reactive metabolite of terbinafine: insights into terbinafine-induced hepatotoxicity. Chem Res Toxicol 14, 2001, 175-181.
6. Lawry M. A., Haneke E., Strobeck K., Martin S., Zimmer B., Romano P. S.: Methods of diagnosing onychomycosis. Arch. Dermatol. 136, 2000, 1112-1116.
7. Lovell M. O., Speeg K. V., Havranek R. D., Sharkey F. E.: Histologic changes resembling acute rejection in a liver transplant patient treated with terbinafine. Hum. Pathol. 34, 2003, 187-189.
8. Roberts D. T., Taylor W. D., Boyle J.: Guidelines for treatment of onychomycosis. Br. J. Derm. 148, 2003, 402-410.
9. Summerbell R.C., Kane J., Krajden S.: Onychomycosis, tinea pedis and tinea manuum by non-dermatophyte filamentous fungi. Mycoses 32, 1989, 609-619.
10. Zuber T. J., Baddam K.: Superficial fungal infection of the skin. Postgraduate Medicine 109, 2001, 117-132.

















